分娩
此条目需要补充更多来源。 (2015年5月23日) |
分娩(英语:Childbirth)也称为生产(英语:labour and delivery),是指妇女怀孕之后,一个或多个胎儿离开母亲子宫的过程,它象征着人的出生,可能是经由阴道的阴道分娩,也可能是剖宫产[4]。全世界在2015年时有1.35亿人出生[5],其中有1500万人是怀孕不到37周就出生[6],也有3%至12%是怀孕42周后才出生[7]。发达国家大部分的产妇是在医院分娩[8][9],而发展中国家大部分的产妇是在传统接生员的协助下,在家中分娩[10]。
| 分娩 Childbirth | |
|---|---|
| 同义词 | 生产,出生 |
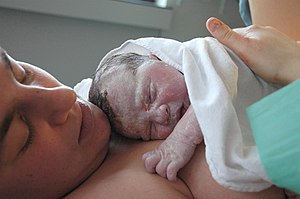 | |
| 新生儿和妈妈 | |
| 并发症 | 难产、产后出血、子痫、产褥热、新生儿窒息[1][2] |
| 类型 | 阴道分娩、剖宫产[3][4] |
| 患病率 | 1.35亿人出生(2015年)[5] |
| 死亡数 | 每年50万名孕产妇死亡 |
| 分类和外部资源 | |
| 医学专科 | 产科学、助产学 |
最常见的分娩方式是阴道分娩[3]。阴道分娩的产程包括三个阶段:宫颈管消失及宫颈扩张、胎头下降及婴儿出生、以及第三产程的胎盘娩出[11]。第一产程约十二到十九小时、第二产程约二十分钟到二小时、第三产程约五至三十分钟[12]。第一产程一开始会有腹部或是背部的阵痛,约每十分钟至三十分钟一次,每次持续半分钟[11]。阵痛会越来越密集,强度也会越来越强[12]。第二阶段会有子宫的收缩,同时将胎儿娩出[12],在第三阶段一般会建议延迟断脐[13],有许多方式可以减缓分娩时的疼痛,例如放松的技巧、阿片类药物及脊髓阻断[12]。
大部分的婴儿分娩时是以头部先露出产道的头位姿势出生,不过有4%会是腿部或是臂部先露出产道,称为寤生(臀位分娩)[12][14]。在分娩过程产妇仍可以依喜好的方式饮食或是走动,但在第一产程或是在婴儿头部露出的阶段,产妇不要刻意收缩肌肉,一般而言产妇也不需要灌肠[15]。在分娩前常会进行会阴切开术,增大阴道的开口,但一般来说这个手术不是必需的[12]。2012年有2300万名婴儿是以剖宫产(剖腹产)的方式出生[16]。若是双胞胎、胎儿宫内窒息或是寤生(胎儿脚部先出来),会建议用剖宫产方式分娩[12]。但剖宫产的产后需要较长的时间才能复原[12]。
每年因为怀孕及分娩的并发症而死亡的孕产妇有五十万人,有七百万人有长期的严重后遗症,有五千万人在分娩后健康有负面的影响[2],其中大部分是发生在发展中国家[2]。分娩有关的并发症有难产、产后出血、子痫及产褥热[2]。婴儿的并发症有新生儿窒息等[1]。
正常分娩
编辑第一阶段:子宫收缩
编辑怀孕晚期,当胎儿大脑感到营养不足时,会发出启动分娩的信号[17]。通常人类的分娩由子宫开始收缩,而子宫颈也扩张开始。宫缩多始于夜里10点至翌日凌晨6点间[17][18][19],这是因为孕妇大脑在夜间分泌更多的催产素,且子宫在夜间对催产素最敏感[17]。收缩过程中子宫的长肌肉会由顶端开始收缩,收缩范围往下扩大。每次收缩结束时,肌肉会放松到比开始时要短一点的长度。这会将子宫颈拉上胎儿头部。每次收缩都会扩张子宫颈,直到完全扩张:通常是直径10公分以上。
收缩会不断变得更密集,力道也会变强,子宫颈也会不断扩张。收缩可能开始的很快也可能很缓慢。子宫收缩开始,直到子宫颈缓慢扩张至3公分,这段时间称为“潜伏期”。收缩加剧到每10分钟3至4次,每次持续1分钟,并且力道变强,子宫颈也缩短并扩张至大于3公分,这个阶段称为“活动期”。这时羊膜囊可能会破。等到收缩为每两分钟一次,每次70-90秒,子宫颈扩张至8-10公分,这时称为“过渡期”。过渡期是对准妈妈的考验最强的时期,也是最短的时期。
这个阶段产妇通常会经历几个情绪状态。一开始产妇会兴奋或紧张。当收缩增强,需要更多精力时,产妇通常会更严肃更专注。当子宫颈扩张完毕,有些产妇会感到困惑或是放弃。
收缩过程时间长短不一。第一胎平均为13小时。生过孩子的母亲则平均是8小时。
如果继续怀孕有立即重大的危险,将会进行引产。因为引产本身也有风险,所以只在继续怀孕会有危险时才进行。
第二阶段:胎儿娩出
编辑分娩的第二阶段,小孩会从阴道被排出子宫。这是靠子宫收缩加上产妇“生下来”的用力动作。这个动作很多妇女都形容类似用力排遗。此阶段的开始可用“Malinas分数”评估。
大部分的孩子是头先生下来。有些时候会有“寤生”或称臀位,也就是双脚或屁股先出来的情况。助产士仍然能从阴道接生臀先露的情况接生,但是某些地区很难找到有经验有意愿的助手。
臀位有好几种状况:
- 完全臀位:最常见。孩子的屁股先露出,而膝盖弯曲,腿叠在身上,脚靠近臀部。
- 直腿臀位:类似完全臀位,但是孩子的腿是伸直的,脚伸到耳朵旁。
- 足式臀位:孩子的一条或两条腿伸直并且先露出来。
还有一种罕见情形是横位:孩子横在子宫,一只手或手肘先进入产道。横位的孩子常常会变成其他姿势,不过不是总是如此。
第二阶段的长度不一,因产妇之前有无生产,以及其姿势与活动能力而定。第二阶段的长度应该由胎儿与产妇的健康状况决定。母体脱力,胎儿面向后方(posterior baby)或是胎儿的头与骨盆尺寸不合(头盆不相称,Cephalo-Pelvic Disproportion)的罕见情况等等都是可能发生的问题。真正的头盆不相称情况通常见于患有佝偻病和畸形骨骼疾病或伤害的妇女,或者由看护和医疗器械在第二阶段所施加的时间限制所导致。
生下来之后,孩子立刻会产生广泛的生理变化以独立呼吸。孩子的几个心血管结构会在出生后退化,例如开放性动脉导管和心房上的卵圆孔。孩子的医疗状况是在产后1到5分钟内根据阿普伽新生儿评分(Apgar score)的五项参数评估:心跳频率,呼吸,肌肉张力,皮肤颜色,以及对刺激的回应。
某些文化中,父亲会割脐带。也有人在将孩子交还给父母前会用温水洗去孩子身上的血与脂肪。
第三阶段:排出胎盘
编辑接下来,子宫会排出胎盘。产妇失血通常少于500毫升。如果拉扯脐带来将胎盘拖出来会失血更多。一定要检查胎盘是否完整排出。留下的部分会造成产后出血或是感染。另外若产妇有植入性胎盘情形,会增加此阶段大量出血的风险。
产后
编辑专家建议产后喂初乳,可以减少出血以及增强孩子免疫。父母通常在这时取名字。这时也会有一些仪式。在东亚地区,产妇通常会坐月子。
痛苦
编辑女性生产感到的痛苦因人而异。子宫收缩是生产一定会有的,但是女性未必会觉得痛。虽然大部分人都觉得分娩很痛苦,有些女性表示自己有过无痛分娩。很多因素会影响痛苦感受,包括文化因素,恐惧,生产经验,生产时的凶险,生产姿势,还有一个女性的天生耐痛程度。某些女性会睡过整个生产过程。还有少数情形,某些女性感觉收缩过程像是性高潮(分娩高潮)[20][21]。
非医疗性止痛
编辑许多女性认为依靠麻醉生产是不自然的,或是担心麻醉伤害孩子,但是仍然很在意生产痛苦。为减轻痛苦,她们会作心理准备,教育,按摩,催眠,水疗。很多女性还觉得伴侣、伙伴或专业人士的情感支持很有帮助。很多女性喜欢对母亲或胎儿无害的蹲式、爬式生产姿势。也有人选择水中分娩。由于疼痛是一种生理与心理共同作用的结果,透过心理上的制约、放松也是有助于止痛的,例如拉梅兹法。
医疗性止痛
编辑在欧洲,医师常使用氧化亚氮气体止痛,在英国助产士无医师处方也可使用此气体。
硬脊髓膜外腔止痛是很常见的止痛方式,而且是剖腹生产的必要手段。医师较偏好此手段,因为这种方式不会让麻醉剂进入血液影响胎儿。但是研究显示这种止痛会延长生产过程,以及影响哺乳。
不同止痛方式对产妇与胎儿会有不同的功效与副作用。施行止痛的时机一定要谨慎。比如太早施行硬脊髓膜外腔止痛,会停止或迟滞分娩,而太晚施行则可能耗尽产妇精力。这些风险应该与生产的可能剧痛平衡考虑,而且麻醉一般是安全有效的。
在过去曾经出现过主要的生产麻醉(Obstetric anesthesia)方式有以下几种:
- 吸入性麻醉剂,在第一产程或是第二产程中给予孕妇N2O之类麻醉气体(以氧气推动50%N2O, or 0.1%enflurane .etc),不过缺点是废气回收不确实的情况下,可能造成污染。
- 静脉注射或肌肉注射麻醉药物,但由于静脉注射以及肌肉注射的有效剂量通常很大,而高单位的药物可能经由血液通过胎盘进而影响胎儿,故近年来医疗先进国家几乎已经不单独使用这种方法。
- 周边神经阻断,曾经有人利用阴部神经阻断的方法来进行产痛控制,但是因为可能引起胎儿心跳减缓,所以相当少用。
- 区域麻醉(regional anesthesia),目前最为接受的减痛分娩麻醉方式。区域麻醉分为硬脊膜外麻醉(epidural analgesia)以及脊髓腔内麻醉(intrathecal analgesia)两种,临床上有可能单独使用或两种合并使用(称为Combine Spinal Epidural analgesia, CSEA)。此类麻醉方式常用药物为吗啡类药物与局部麻醉剂混合使用,吗啡类药物中吗啡(Morphine)、配西汀(Pethidine,或称为meperidine)、吩坦尼(Fentanyl)、速芬坦(Sufentanil)等,都是相当常见的药物。而局部麻醉剂中,产科学教科书Williams Obstetrics 20th.ED则推荐使用bupivacaine。
- 此类麻醉方法最大的优点是提供更加符合药物动力学的路径,以最小的麻醉剂量达到最大的麻醉效果。前阶段由局部麻醉剂先作用,吗啡类药物根据种类不同大约5分钟~1小时后开始作用(如下表)。一般而论,硬脊膜上注射所需的剂量大约只有静脉注射的1/10以下。而脊髓内注射又是硬脊膜上的1/10(此比例并非绝对依据)。而此类麻醉方式一样有可能会出现吗啡类药物常见的副作用:头晕或恶心、呕吐、搔痒、尿液滞留。对胎儿也可能造成胎心率变化的异常。而局部麻醉剂bupivacaine也可能造成产妇血压降低,这也可能进而造成胎儿胎心率的异常。
| 吗啡类药物名称 | 生效时间 | 持续时间 |
| Morphine | 30-60min | 6-24 hrs |
| Pethidine | 5-10min | 6-8 hrs |
| Fentanyl | 5min | 4-6 hrs |
并发症与分娩风险
编辑分娩产生的问题称为并发症。并发症可能影响产妇也可能影响孩子。有时会造成伤害甚至死亡。医师和助产士都有为并发症训练。早产,高血压,糖尿病,之前有剖腹生产经验等会提高生产风险。
在欧美现代化国家中,新生儿死亡率小于1.2%,产妇的生命危险也比较低,产妇死于生产的几率只有十万分之5。第三世界国家的风险则大多了:次萨哈拉非洲与南亚的新生儿死亡率大于3.7%,产妇死于生产的几率在非洲高达十万分之830。东南亚的新生儿死亡数目是世界最高,但是比例而言非洲的新生儿死亡率最高。产妇的“自然”(即对产妇的死亡不作挽回的情况下)死亡率是十万分之1000到1500。
影响死亡率最重要的因素是适当的营养以及有品质的医疗照护的可及性(可及性由妥善的照护之费用与距离决定)。在此说的医疗照护并不是医院,而只是有助产接生技巧的人在场照顾而已。一份美国德州健康部1983年-1989年的研究指出医师参与的生产,婴儿死亡率是0.57%,非护士助产士参与的,死亡率则是0.19%。相对的另外一些研究显示在家生产死亡率较高。一般认为,在发达国家,低风险产妇有适当协助的在家生产,风险不会比医院生产高。
胎儿最大的风险之一是早产,以及相关的体重过轻。越是早产的婴儿,越容易死亡以及发生肺部、呼吸道疾病。在美国所有婴儿中有12%是早产的。过去25年来,医疗科技大幅增进工业化国家早产儿的存活率。美国体重太轻的婴儿的存活率在1950年代与1960年代只有一半,如今则高达90%。出生后第一小时是早产儿的关键时期,使用新生加护设备非常重要。
其他可能的并发症有:
- 生产时或产后大量失血:无论在发达国家与未开发国家都是最常见的死因。大量失血会造成低血容休克,重要器官供血不足以及死亡。治疗方式是止血(投入麦角新碱、催产素类药物或是手术止血)以及输血。低血容休克之后还可能发生垂体功能减退,称为席汉氏症候群。
- 生产停滞(长时间收缩而没有适当的扩张):通常注射催产素。如果催产无效可能必须作剖腹生产。很多时候产妇换姿势也会有效。
- 胎儿窘迫:定义不明确。通常视为胎儿窒息。症状包括心跳变快或变慢,羊水中出现胎粪等等。
- 排出停滞(虽然有适当收缩,但胎儿的头或代表部位没有娩出):这可能需要真空牵引,产钳生产或剖腹生产。
- 产褥热:过去是许多女性死因。但是自从塞麦尔维斯(Ignaz Semmelweis)倡导基本卫生条件后,人数减少。
- 会阴裂伤:会很痛。有时有必要进行会阴切开术以避免伤及肛门括约肌。以前分娩必作会阴切开术被视为正常,现在则被视为有害。
心理方面
编辑分娩的压力可以很大,大到引起强烈的情绪,医院常对产妇施予止痛手段。某些女性会报告类似创伤后心理压力紧张症候群的症状。70-80%的美国产妇有所谓婴儿忧郁,10%被诊断为有产后忧郁症。预防性团体治疗已经证实能有效治疗产后忧郁。
分娩时胎儿窒息也可能影响到婴儿脑部。目前并不清楚出生经验对婴儿人格发展的影响。以往认为新生儿不会感觉到痛或是恐惧。现在某些父母则选择另类生产环境,希望让新生儿,产妇以及家人舒服一点。
分娩方式
编辑自然分娩(顺产)
编辑自然分娩是指胎儿通过阴道娩出的过程。
优点:
- 胎儿经过产道而受压,肺泡液排除,从而使肺泡迅速扩张,建立起良好的呼吸。
- 分娩时胎儿由于受到阴道的挤压,呼吸道里的粘液和水分都被挤压出来,因此,出生后患有“新生儿吸入性肺炎”、“新生儿湿肺”的相对减少。
- 分娩时胎头受压,血液运行速度变慢,相应出现的是血液充盈,兴奋呼吸中枢,建立正常的呼吸节律。
剖宫产
编辑剖宫产是经腹部切开子宫取出胎儿的过程,除了因挽救母婴必须做剖腹产外,如果没有手术指征以下情形,应尽量争取自然分娩:
- 采用非手术治疗方式无法治愈疾病。
- 采用手术方式将有助于疾病的治疗。
世界卫生组织对于剖宫产比率设定警戒线为15%。
缺点:
- 剖宫产出血量要比自然分娩者多一至三倍,产后恢复也较慢。
- 产道正因为缺少了自然分娩的经历,有时会出现阴道肌肉萎缩或阴道狭窄。
参考资料
编辑- ^ 臀位及横位(Breech and Transverse Lie)
- ^ Safer Motherhood Fact Sheet: Maternal Mortality
- ^ Van Lerberghe W, De Brouwere V. Of blind alleys and things that have worked: history’s lessons on reducing maternal mortality. In: De Brouwere V, Van Lerberghe W, eds. Safe motherhood strategies: a review of the evidence. Antwerp, ITG Press, 2001 (Studies in Health Services Organisation and Policy, 17:7–33).
- ^ Perinatal death associated with planned home birth in Australia: population based study. BMJ. 317(7155):384-8. [2005-05-28]. (原始内容存档于2006-08-19).
- ^ 世界卫生组织2005年世界健康报告:World Health Organization 2005 World Health Report, Chapter 4: Risking Death To Give Life (页面存档备份,存于互联网档案馆),The Greatest Risks to Life are in its Beginning (页面存档备份,存于互联网档案馆)
- ^ Zlotnick C, Johnson SL, Miller IW, Pearlstein T, Howard M. Postpartum depression in women receiving public assistance: pilot study of an interpersonal-therapy-oriented group intervention, Am J Psychiatry. 2001 Apr;158(4):638-40. [PMID 11282702]
- ^ Ron M, Menashe M, Scherer D, Palti Z: Fetal heart rate decelerations following the administration of meperidine-promethazine during labor. International Journal of Gynecology & Obstetrics 20:301-305, 1981.
- Hill JB, Alexander JM, Sharma SK, McIntire DD, Leveno KJ: A comparison of the effects of epidural and meperidine analgesia during labor on fetal heart rate. Obstet Gynecol 102:333-337, 2003.
- Aly EE, Shilling RS: Are we willing to change? Anaesthesia 55:419-420, 2000.
- Honet JE, Arkoosh VA, Norris MC, Huffnagle HJ, Silverman NS, Leighton BL: Comparison among intrathecal fentanyl, meperidine, and sufentanil for labor analgesia. Anesth Analg 75:734-739, 1992.
- F. Gary Cunningham, Norman F. Gant, Kenneth J. Leveno, et al.: Williams Obstetrics. 20th ED. Appleton & Lange, 1997.
文内注释
编辑- ^ 1.0 1.1 Martin, Richard J.; Fanaroff, Avroy A.; Walsh, Michele C. Fanaroff and Martin's Neonatal-Perinatal Medicine: Diseases of the Fetus and Infant. Elsevier Health Sciences. : 116 [2017-12-18]. ISBN 978-0-323-29537-6. (原始内容存档于2020-11-30) (英语).
- ^ 2.0 2.1 2.2 2.3 Education material for teachers of midwifery : midwifery education modules (PDF) 2nd. Geneva [Switzerland]: World Health Organisation. 2008: 3 [2017-12-18]. ISBN 978-92-4-154666-9. (原始内容存档 (PDF)于2015-02-21).
- ^ 3.0 3.1 Memon, HU; Handa, VL. Vaginal childbirth and pelvic floor disorders.. Women's health (London, England). May 2013, 9 (3): 265–77; quiz 276–7. PMC 3877300 . PMID 23638782. doi:10.2217/whe.13.17.
- ^ 4.0 4.1 Martin, Elizabeth. Concise Colour Medical l.p.Dictionary. Oxford University Press. : 375 [2017-12-18]. ISBN 978-0-19-968799-2. (原始内容存档于2020-11-21) (英语).
- ^ 5.0 5.1 The World Factbook. www.cia.gov. July 11, 2016 [30 July 2016]. (原始内容存档于2016-11-16).
- ^ Preterm birth Fact sheet N°363. WHO. November 2015 [30 July 2016]. (原始内容存档于2015-03-07).
- ^ Buck, Germaine M.; Platt, Robert W. Reproductive and perinatal epidemiology. Oxford: Oxford University Press. 2011: 163 [2017-12-18]. ISBN 9780199857746. (原始内容存档于2016-08-15).
- ^ Co-Operation, Organisation for Economic; Development. Doing better for children. Paris: OECD. 2009: 105 [2017-12-18]. ISBN 9789264059344. (原始内容存档于2017-08-25).
- ^ Olsen, O; Clausen, JA. Planned hospital birth versus planned home birth.. The Cochrane database of systematic reviews. 12 September 2012, (9): CD000352. PMID 22972043.
- ^ Fossard, Esta de; Bailey, Michael. Communication for Behavior Change: Volume lll: Using Entertainment–Education for Distance Education. SAGE Publications India. 2016 [31 July 2016]. ISBN 9789351507581. (原始内容存档于2017-08-25).
- ^ 11.0 11.1 Birth. The Columbia Electronic Encyclopedia 6. Columbia University Press. 2016 [2016-07-30]. (原始内容存档于2016-03-06).
- ^ 12.0 12.1 12.2 12.3 12.4 12.5 12.6 12.7 Pregnancy Labor and Birth. Women's Health. September 27, 2010 [31 July 2016]. (原始内容存档于2016年7月28日).
- ^ McDonald, SJ; Middleton, P; Dowswell, T; Morris, PS. Effect of timing of umbilical cord clamping of term infants on maternal and neonatal outcomes.. The Cochrane database of systematic reviews. 11 July 2013, (7): CD004074. PMID 23843134.
- ^ Hofmeyr, GJ; Hannah, M; Lawrie, TA. Planned caesarean section for term breech delivery.. The Cochrane database of systematic reviews. 21 July 2015, (7): CD000166. PMID 26196961.
- ^ Childbirth: Labour, Delivery and Immediate Postpartum Care. World Health Organization. 2015: Chapter D [31 July 2016]. ISBN 978-92-4-154935-6. (原始内容存档于2020-07-18) (英语).
- ^ Molina, G; Weiser, TG; Lipsitz, SR; Esquivel, MM; Uribe-Leitz, T; Azad, T; Shah, N; Semrau, K; Berry, WR; Gawande, AA; Haynes, AB. Relationship Between Cesarean Delivery Rate and Maternal and Neonatal Mortality. JAMA. 1 December 2015, 314 (21): 2263–70. PMID 26624825. doi:10.1001/jama.2015.15553.
- ^ 17.0 17.1 17.2 迪克·斯瓦伯. 我即我脑:从子宫中孕育,于阿尔茨海默综合症中消亡. 北京: 中国人民大学出版社. 2011. 王奕瑶、陈琰璟、包爱民译。
- ^ 孕妇应该懂得产前的分娩信号. 宝宝地带. 2013-03-26 [2014-01-11]. (原始内容存档于2020-11-10) (中文).
阵痛...阵性腹痛,多发生在分娩前12~14小时,大部分开始于夜里10点至翌日凌晨6点之间
- ^ 子宫中的成长、分娩与父母养育(1). 凤凰网. [2014-01-11]. (原始内容存档于2015-05-18) (中文).
分娩通常发生在休息时间(例如在夜里或是清晨)。在这段时间内,分娩速度最快而需要助产士的协助最少。
- ^ 分娩會刺激陰蒂 可能會引起性高潮. 母婴网. 2013-10-24 [2014-01-11]. (原始内容存档于2014-01-11) (中文).
- ^ 「痛並快樂著」婦女分娩也可能體驗性高潮. 苹果日报. 2013-06-03 [2014-01-11]. (原始内容存档于2015-09-24).
根据法国心理学家波斯特(Theirry Postel)所提供的资料,约有0.3%的妇女生产时曾经历高潮感觉。