胎儿酒精谱系障碍
胎儿酒精谱系障碍(Fetal alcohol spectrum disorders,简称FASDs)又称胎儿酒精症候群,是母亲在妊娠期间酗酒对胎儿所造成的先天异常。症状包含外观异常、身材矮小、体重过轻、小头畸形、协调不佳、智力不足、行为异常,以及听觉及视觉受损[1][2]。成长期间可能出现就学及规范认知障碍、无法参与高风险活动,或滥用酒精及毒品问题[3]。其中最严重的是胎儿酒精综合症(Fetal Alcohol Syndrome,简称FAS),其他则包含部分胎儿酒精综合症(partial Fetal Alcohol Syndrome,简称pFAS)、酒精相关性神经发育障碍(alcohol-related neurodevelopmental disorder,简称ARND)以及酒精相关性先天缺陷(alcohol-related birth defects,简称ARBD)[1][4]。
| 胎儿酒精谱系障碍 | |
|---|---|
 | |
| 患有胎儿酒精综合症的婴儿 | |
| 类型 | 特殊性发育障碍、先天性障碍、酒精与健康、疾病 |
| 肇因 | alcohol use during pregnancy[*] |
| 分类和外部资源 | |
| 医学专科 | 小儿科、毒理学 |
| ICD-10 | Q86.0 |
| ICD-9-CM | 760.71 |
| DiseasesDB | 32957 |
| MedlinePlus | 000911 |
| eMedicine | ped/767 |
| MeSH | D005310 |
胎儿酒精谱系障碍是因为孕妇在怀孕过程中饮酒造成[1]。美国研究发现,10%的孕妇在待产的最后一个月曾经饮酒,20-30% 则曾在妊娠期间的某一时间饮酒[5]。4.7% 的北美孕妇则甚至有酗酒的现象[6]。胎儿受影响的程度则取决于母亲喝酒的分量、频率及时间[5]。其他风险则包含高龄孕妇、吸烟,及饮食不均[5]。目前没有已知孕妇对于酒精的安全摄取量或安全摄取时间[1][7]。母体少量饮酒不会造成胎儿脸部发育异常,但仍可能导致行为问题[6]。酒精可穿越血脑屏障直接影响发育中的胎儿[8]。诊断则须依赖症状及征象去判断[1]。
胎儿酒精谱系障碍可借由禁止孕妇饮酒来避免[9],因此医疗院所及组织强烈建议禁止孕妇饮酒[10][11][12]。该疾病会导致胎儿永久性的伤害,但治疗可以改善症状[1]。介入治疗包含亲子互动治疗、行为矫治,可能也可以进行药物治疗[13]。
胎儿酒精谱系障碍约影响美国和西欧 2-5% 的人口。在美国平均每1,000名胎儿,就有 0.2 到 9 个FAS个案[14]。在南非的某些族群甚至可能达到 9%。酒精的负面影响从远古时代就有相关叙述[4]。2002年,每名罹患FAS的孩童一辈子约需额外花费 $2,000,000 美金[14]。“胎儿酒精综合症”这个字最早于1973年首次使用[4]。
历史 编辑
历史参考 编辑
在圣经、古希腊及古罗马都禁止孕妇喝酒,这显示在历史上都有对孕妇酗酒及胎儿负面影响的认识。[15]这个主张一直在不同的文献及书本中重提,但有一项评估指出:原有的历史文献并不支持这个古老智慧。[16]
最早于1899年一位利物浦监狱医生William Sullivan发现孕妇喝酒对胎儿造成影响,他发现了每120个酗酒的女性囚犯较他们没有喝酒的女性亲属出现较高的死产率。他认为喝酒就是引起这个情况的原因。[17]这个主张与当时主流思想认为智能障碍、贫穷及犯罪行为是遗传而来背道而驰。郭达德(Henry H. Goddard)于1900年代早期就Kallikak家族的研究就代表了这种早期的想法,[18]纵然后来的研究则显示这个家族差不多肯定是患有胎儿酒精综合症。[19]在1900年代中期就酒精中毒的研究都是基于这个遗传论点。[20]
在1973年正式发现及命名胎儿酒精综合症前,一些研究都有发现在怀孕期间或哺乳期间喝酒的女性的子女,较没有喝酒的有所分别,确认喝酒是其中一种可能因素,而非遗传。
确认为综合症 编辑
胎儿酒精综合症是由两位美国西雅图华盛顿大学的畸形学专家Kenneth Lyons Jones及David W. Smith博士于1973年所命名。他们在3个族群中互相没有关系而母亲都有酗酒习惯的8个孩童身上,发现一些颅颜、四肢及心脏血管缺陷的模式,连同出生前的生长缺陷及发展迟缓。[21]畸形的模式显示那些损害都在出生前造成的。这个发现对一些人造成了震撼,但仍有其他对研究结果感到怀疑。[22]
法国南特的雷默纳博士(Paul Lemoine)早于1968年就发表了有关母亲酗酒的孩童有一些独特的特征,美国西雅图华盛顿大学亦于1968年至1969年期间进行了一个为期18个月的研究,从11个酗酒母亲中证明了妊娠喝酒的风险。这两个发现于1979年由瑞典哥登堡的研究团所确认。[23]法国、瑞典及美国的学者都因为这些没有关的孩童的相似容貌及他们过度活跃的行为而感到震惊。[23]
在西雅图华盛顿大学的发现后四年内,一项包括非人类的灵长目动物研究确认了酒精是一种致畸胎物。直至1978年,总共有245宗胎儿酒精综合症个案,而这个综合症亦成为智能障碍的最大成因。
当很多综合症都是以首先发现者的名字来命名时,David W. Smith却以普通的词汇来命名这个症状。[24]他解释是想鼓励预防,相信人们只要知道是酒精导致这个综合症时,透过病人教育及公众意识就可以令孕妇戒酒。[24]没有人会留意所有胎儿酒精综合症的出生缺憾或是它的患病率[24],但对妊娠时喝酒会令孕妇及胎儿受到伤害有深刻的印象,及复杂的诊断都是这个名称可以引起的预防作用。
经过及后的研究与临床经验,生前酒精暴露会引起一系列的生理、行为及认知的影响,胎儿酒精谱系障碍(Fetal Alcohol Spectrum Disorder,简称FASD)是一个新的名词包含了胎儿酒精综合症及其他因生前酒精暴露造成的情况。[24]胎儿酒精综合症是唯一在国际疾病与相关健康问题之统计分类有关孕期酒精暴露的定义名称,并被编入ICD-9及ICD-10的诊断中。[11][21][25]
诊断 编辑
在北美洲已经开发了几个诊断系统:
- 美国国家科学院医学机构的指引是首个统一了生前酒精暴露的诊断的系统。[11]
- 西雅图华盛顿大学的“四位诊断代码”将胎儿酒精谱系障碍的4个主要特征按李克特量表排列,得出256个代码并分成22个不同的临床类别(从正常至胎儿酒精综合症)。[26]
- 美国疾病控制与预防中心的指引,记录了在美国诊断的胎儿酒精综合症的一般共识,但延迟提供胎儿酒精谱系障碍的情况。[27]
- 加拿大的诊断指引,列出了在加拿大诊断胎儿酒精谱系障碍的标准,并协调了医学机构及西雅图华盛顿大学的系统。[2]
胎儿酒精综合症是胎儿酒精谱系障碍在官方ICD-9及ICD-10诊断中有着各专家共识的名称。诊断必须是跨学科的评估,以评定4个主要的特征。一般来说,医生会检查生长迟缓及胎儿酒精综合症的面部特征。而合资格的医生会检查中枢神经系统的结构性异常或神经问题,中枢神经系统的破坏会以心理评估、言语治疗及职业治疗来评定的。生前酒精暴露风险亦可以由合资格的医生、心理学家、社工或健康顾问来评定。这些专家可以互相配合来评定及解释数据,并且定立一个综合、跨学科的诊断报告。
以下4个标准必须同时满足才能确定是胎儿酒精综合症:[2][11][26][27]
- 生长迟缓—出生前或出生后身高或体重增长低于10百分位数[28]
- 胎儿酒精综合症的面部特征——所有3个特征都存在[29]
- 中央神经系统破坏——临床上重大的结构性、神经性或功能性缺失
- 孕期酒精暴露——确认或未知的孕期酒精暴露
鉴别诊断 编辑
美国疾病控制与预防中心评估了以下的9种综合症,都是与胎儿酒精综合症有重叠的特征,但没有一种包括了所有3种胎儿酒精综合症的面部特征,且都不是因孕期酒精暴露而引起的:[27]
症状 编辑
生长迟缓 编辑
生长迟缓的定义是指因孕期酒精暴露造成低于平均身高、体重或同时两者,而在一生中的任何时间都可以评定。量度生长须按父母身高、孕龄及其他出生后的问题(如缺乏营养),而最理想是量度出生时的身高及体重。[26]当身高或体重低于适合父母的标准生长表的百10分位数时,就算是迟缓。[28]
美国疾病控制与预防中心及加拿大指引利用百10分位数作为评估生长迟缓。[2][27]四位诊断代码就容许一个介乎于3百分位数及10百分位数之间的中间等级及低于3百分位数的严重等级。[26]生长迟缓可以帮助诊断胎儿酒精综合症,但对与酒精有关的神经进化病症或静止性脑部病变的诊断则没有帮助。
生长迟缓在四位诊断代码有以下的分级:[26]
- 严重——身高及体重低于3百分位数。
- 中度——身高或体重低于3百分位数。
- 轻度——身高或体重介乎3到10百分位数。
- 没有——身高及体重高于10百分位数。
脸部特征 编辑
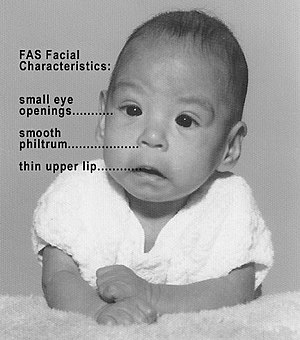
患有胎儿酒精综合症的病人会有几个颅颜异常的特征。[30] 这些面部特征显示了脑部受损,相信是于妊娠的第10-20周出现。[31]
自1975年在诊断标准上的改善得出因孕期酒精暴露造成的3种不同及重要面部特征,可以用来分辨胎儿酒精综合症。[32][33]这3个特征是人中变平、上唇变薄及眼睑裂隙变小。
西雅图华盛顿大学研究出了一套胎儿酒精综合症面部特征的量度标准。嘴唇及人中由医生根据指引量度[34],按照有嘴唇及人中组合相片的李克特量表,从正常的1分至严重的5分。眼睑裂隙长度是以卡钳或间尺来量度,并与眼睑裂隙长度的生长表作比较。[29]将面部特征评级是很复杂的,因为这3个特征是被出生前酒精吸入量独立地影响。归纳所有标准如下:[26][35]
- 严重——所有面部特征独立地评级都是属于严重(嘴唇为4或5分;人中为4或5分;眼睑裂隙长度不多于平均值以下的2个标准差)。
- 中级——两个特征被评为严重及一个特征评为中级(嘴唇或人中为3分;眼睑裂隙长度介乎平均值以下的1-2个标准差)。
- 轻微——包括以下的特征组合:
- 两个特征为严重及一个特征为正常;
- 一个特征为严重及两个特征为中级;或
- 一个特征为严重、一个为中级及一个为正常。
- 没有——所有三个都为正常。
破坏中枢神经系统 编辑
中枢神经系统受损是胎儿酒精谱系障碍诊断的主要特征。孕期酒精暴露可以破坏脑部导致一连串的表面至深层的缺憾,这视乎暴露的剂量、时间及频率,并胎儿及母亲的遗传倾向。[11][36]中央神经系统受损可以从3个方面来评估,即结构性、神经性及功能性的缺憾。
所有上述的诊断系统都可以评估中央神经系统的受损,但标准不同。医学机构系统需要结构性及神经性缺憾来诊断胎儿酒精综合症。[11]四位诊断代码及美国疾病控制与预防中心指引则要量度在3个或以上功能区的异常达至2个或更差的标准差。[26][27]四位诊断代码进一步说明了中央神经系统受损的程度:
- 明确——胎儿酒精综合症或静止性脑部病变的结构性或神经性缺憾。
- 大概——3个或以上功能区的明显障碍达至2个或更差的标准差。
- 可能——1-2个功能区的轻度至中级障碍达至2个或更差的标准差,或从临床评估中不能将中央神经系统受损排除。
- 不可能——没有中央神经系统受损的证据。
结构性破坏 编辑
脑部的结构性破坏是可见的,孕期酒精暴露会对脑部或其结构造成物理性破坏。结构性异常包括头小畸形,或其他脑部结构异常,如胼胝体的发育不良、小脑发育不全。[11]
确定头小畸形是要以头圆周,即前额脑区底部圆周,来与适当的生长表作出比较。[28]其他结构性缺陷可以透过成像技术来观察。由于成像过程昂贵及相对地较难接近,胎儿酒精综合症很少会以非头小畸形的结构性缺陷来诊断。
因孕期酒精暴露而造成中枢神经系统结构性缺陷的证据可以结论出胎儿酒精综合症,而神经性及功能性的缺陷亦很高可能随之而来。[2][11][26][27]
在怀孕首3个月,酒精影响脑细胞的移行及组织,造成脑部的结构性畸形或缺陷。[37]在第6-9个月,破坏可以延伸至负责记忆、学习、感情及将视觉与听觉资讯编码的海马体,引起神经性及功能性的缺陷。[38]
直至2002年,共有25个婴儿尸体解剖个案是患有胎儿酒精综合症。首宗个案发生于1973年,一个于出生后不久死亡的婴儿。[15]检查发现有广泛的脑部受损,包括有头小畸形、移行异常、胼胝体发育不全及在左脑有大量的神经胶质与软脑膜异位。[39]
于1977年,另一个婴儿于出生后十天死亡,其母亲亦是有酗酒恶习的。尸体解剖显示有严重的脑水肿、异常神经移行及细小的胼胝体与小脑。胎儿酒精综合症都会与脑干及小脑的改变、胼胝体及前连合发育不全、神经移行失误、缺乏嗅球、脊髓脊髓膜膨出和孔洞脑畸形有关。[39]
神经上的破坏 编辑
当结构性破坏并不可见企存在时,可以评估神经性破坏。就胎儿酒精综合症,神经性破坏是因生前孕期酒精暴露对中央神经系统、周边神经系统或自主神经系统的破坏。神经性问题须由医生确定,且不是由出生后的发烧、脑震荡、创伤性脑损伤等影响。
所有诊断系统对中央神经系统在神经层面的受损有着相同性,因孕期酒精暴露造成的神经性异常会可以诊断出胎儿酒精综合症,且功能性异常也一样。[2][11][26][27]
神经性问题可以以硬件征或可诊断的障碍来表示,如癫痫或其他障碍。软件征则是较广泛及非特定的神经性异常或症状,如异常的动作技能、感音神经性失去听觉、步调不准、笨拙、眼睛手部协调不良或感觉统合失调。很多软件征都有着常模参照条件,而其他则要在临床进行评估。
功能性破坏 编辑
当结构性或神经性破坏都不可见时,所有诊断系统都容许以功能性异常来评估因孕期酒精暴露造成的中央神经系统受损。[11][26][27][2]功能性损害有因生前酒精暴露导致可见或可量度的日常性缺失、问题、迟缓或异常等,一般称为发展障碍。但是并没有特定模式的共识[11],当中只有美国疾病控制与预防中心指引标示发展迟缓[27],所以评估标准亦有所不同。
以下是四个诊断系统所列出胎儿酒精综合症的功能性破坏:
- 有证据显示在学习障碍、学业成就、冲动控制、社交认知、沟通、抽象化、数学技巧、记忆、注意力及判断力上有复杂的行为或认知模式,且与发展水平不符。[11]
- 在执行功能、记忆、认知力、适应能力、学业成就、语言、动作技能、注意力及运动水平中的其中三个或以上的标准化测验中,达至两个或更多的标准差。[26]
- 一般认知缺失在标准化测验的3分位数以下。[27]
- 在认知、执行功能、动作技能、注意力或活动过度问题、社交技巧、感觉问题、社会交往、记忆、对普通训导感到困难中的其中三个或以上的标准化测验,不多于16分位数。[27]
- 在认知、沟通、学业成就、记忆、执行功能、适应能力、社交技巧及社会交往中的其中三个或以上的标准化测验,达至两个或更多的标准差。
孕期酒精暴露 编辑
孕期酒精暴露是要透过面见亲生母亲或其他知悉母亲怀孕期间喝酒情况的家庭成员、出生前健康纪录、已有的出生纪录、法庭纪录、药物上瘾治疗纪录、或其他可靠资料来作出评估。
暴露水平是以已确认暴露、不明暴露及已确认没有暴露来评估,当中已确认暴露在四位诊断代码中被分类为高风险及一些风险:
- 高风险——已确认的酒精暴露,在早期怀孕期间达至每星期最少100mg/dL的血液酒精浓度。
- 一些风险——已确认的酒精暴露,但分量少于高风险或不明确的摄取模式。
- 未知风险——不明的酒精摄取量。
- 没有风险——确认没有孕期酒精暴露,可以排除胎儿酒精综合症的可能性。
已确认的暴露 编辑
孕期酒精暴露的分量、频率及时间都对胎儿酒精综合症的其他三个主要特征有显著的影响。虽然一致认为酒精就是致畸胎物,但是就毒性的暴露水平上却没有明确的共识。[11]美国疾病控制与预防中心指引在诊断上完全没有提及这个元素。医疗机构及加拿大指引确认过多酒精暴露的重要性,但就没有任何诊断标准。加拿大指引讨论了清晰度,并指出过多的酒精暴露是按美国国立酒精滥用和酒精中毒研究所所定义的“30天期间内,5天或以上喝多于5杯”。[40]
四位诊断代码将生前酒精暴露分为高风险及一些风险的级别。它将高风险暴露定为在早期怀孕期间达至每星期最少100mg/dL的血液酒精浓度。若女性一次喝6-8杯啤酒,血液酒精浓度可达55mg。[26]
不明的暴露 编辑
对于很多收养或成年病人及寄养孩童,纪录或其他可靠的资料来源都已经失去。报导于妊娠期间喝酒亦会令孕妇有所警惕,特别是正在喝酒的孕妇[27]。在这些个案中,所有诊断系统都会指明不明的孕期酒精暴露。在没有这个资料下,只要其他胎儿酒精谱系障碍的主要特征在临床时存在,就能诊断胎儿酒精综合症。
相关症状 编辑
胎儿酒精综合症亦会同时有其他状况,都是由孕期酒精暴露引起的。但是,这些状况被认为是与酒精有关的出生缺陷[11],而非胎儿酒精综合症的诊断条件:
预后 编辑
初级障碍 编辑
胎儿酒精综合症的初级障碍是孩童出生后因中央神经系统受损的功能性困难。这些障碍不时被误以为是行为问题,但其实背后的成因是中央神经系统的破坏。[42]功能性问题的准确结构并不能经常完全清楚,但动物检测提供了功能性问题与因孕期酒精暴露造成的脑部破坏之间的关连。有代表性的例子有:
功能性障碍可以包括许多范畴,而普遍的功能性障碍包括:[42][46][47]
- 成绩——学习障碍。
- 适应行为——未能控制冲动、个人范围模糊、愤怒管理乏力、顽固、强制性行为、对陌生人过分亲切、缺乏日常生活技能、发展迟缓。
- 注意力——注意力不足过动症、注意力分散。
- 认知——智能障碍、受压时感到混乱、抽象化困难、分辨真实及幻想有困难、迟缓的认知过程。
- 执行功能——判断力低、资料处理障碍、感知模式困难、推理能力低、文字与行动之间的关联不一致、广义化能力低。
- 语言——语言表达障碍或语言接收障碍、只能掌握部分观念、缺乏理解比喻、惯用语或挖苦的能力。
- 记忆——短时记忆力差、知识及记忆不一致。
- 动作技能——书写能力差、精细动作技能或肢体动作技能较弱、动作技能发展迟缓。
- 感觉统合及轻微神经问题——感觉统合失调、感觉防御、对刺激不敏感。
- 社会交往——不善搭讪、不能阅读非言语或社交性暗示、无故饶舌。
次级障碍 编辑
胎儿酒精综合症的次级障碍会在较后阶段,一般当初级障碍与社会期望不符时出现。次级障碍可以透过早期治疗或适当的支援服务得到改善。西雅图华盛顿大学研究了473件个案,发现了六个主要的次级障碍:
- 心理健康问题——超过90%的个案同时患有注意力不足过动症、忧郁症或其他心理疾病。
- 不良学校经验——60%的个案遭停学或赶出学校,或退学。
- 官司缠身——60%的个案被检控或遭定罪。
- 禁闭——约50%的个案须接受留院的精神或药物依赖治疗,或因犯罪而被监禁。
- 不当性行为——50%的个案会性示好、非礼或性关系杂乱。
- 酒精或药物问题——35%的个案会滥用或依赖酒精或药物。
成年患者(21岁或以上)亦会有额外的两个次级障碍:
- 生活依赖——80%的个案与家人或朋友同住、或接受某类型的援助。
- 工作问题——80%的个案须接受不断的工作指导、不能维持工作或失业等。
保护因子 编辑
在同一个研究亦发现了八个通用保护因子,可以减低次级障碍的出现率:
- 72%的人生生活在一个稳定及培育的家庭
- 6岁前诊断出胎儿酒精综合症
- 从未受暴力影响
- 维持每一个生活环境最少2.8年
- 8-12岁期间生活在好质素的家庭(满足10个或以上的质素)
- 适合发展障碍服务
- 接受胎儿酒精综合症诊断
- 13%的人生能满足基本需要
另一项研究显示音乐、乐器演奏、作曲、唱歌、艺术、拼字、阅读、电脑、机械、木工、技能职业(如烧焊、电工等)、写作及诗词等兴趣或技能可以帮助患有胎儿酒精谱系障碍的人显得突出,而这些亦应在治疗计划中被好好利用。[46]
治疗 编辑
胎儿酒精综合症是不能治愈的,因为中央神经系统受损是永久的,不过治疗仍是可能的。因为中央神经系统受损、症状、次级障碍及需要会按不同人而有所不同,并没有一种统一的治疗方法。相反,全面及基于病人需要的多模型方式才能有效。有几个治疗的模型现正被使用,很多研究认为多个治疗方法可以改善负面的影响。
医药治疗 编辑
传统的医药治疗(即精神药品)经常被使用,因为很多胎儿酒精综合症的症状会被误会成其他障碍或与之重叠,最明显的有注意力不足过动症。[48]例如一个患者是怠慢他人的、没有完成家庭作业及不能维持坐下等都会很易被诊断成为注意力不足过动症,尤其是当病人未有进行胎儿酒精综合症的诊断。一般的做法是转介往小儿科医生,小儿科医生可能会建议尝试使用利他能。
药物在治疗胎儿酒精综合症是很重要,但必须与其他治疗方式一拼使用,以应付多种的障碍。
行为疗法 编辑
传统的行为治疗是根据学习理论的,学习理论是很多教养及专业策略及治疗的基础。[46]连同一般教养模式,这些策略很多时预设对象是患有胎儿酒精综合症。由于对立违抗性障碍、行为规范障碍、反应性依附障碍等都与胎儿酒精综合症有所重叠,所有有时认为行为治疗是有效的。很多时患者在特殊教育学校的学业成绩差,可以利用学习理论、行为矫正及成果导向教育。
由于胎儿酒精综合症患者的学习系统受损,行为治疗并非经常有效,或长时间有效,尤其是因胎儿酒精综合症引起的或恶化的重叠障碍。[46]埃尔菲·艾恩(Alfie Kohn)指奖励及惩罚在一般情况下可能有短期效用,但在长期并不成功,这是由于这方式没有考虑满足(即值得学习)、共同体(即安全及合作学习的环境)及选择(即作出选择或是跟从指示)。[49] 虽然这些元素在治疗上有一些用处,但它们本身却不能提升表现。[46]而艾恩对行为治疗的质疑显示有一些重要的因素是在学习理论之外,这支持了更多模型的治疗方式,如在倾向性模型及神经行为方法等
发展架构 编辑
很多有关胎儿酒精综合症的书本及讲义都建议基于发展心理学的发展方法,但很多这些方法都没有详细解释或只提供很小的支持理论。最佳的人类发展可以分为几个阶段,如让·皮亚杰(Jean Piaget)的认知发展论、爱利克·埃里克森(Erik Erikson)的心理社会发展阶段、约翰·鲍比(John Bowlby)的 依附理论及其他发展阶段理论。胎儿酒精综合症影响正常发展[47],会导致阶段延后、跳过或不成熟发展。随着时间的发展,正常的孩童应可以克服生活上升的要求,但患者却不能。[47]
知道孩童的发展阶段,就可以设计治疗胎儿酒精综合症的方法,以帮助患者达至发展阶段的要求。[47]若患者是在适应行为迟缓,治疗可以透过额外的教育及训练、提醒、建议来针对特定的迟缓,以支持理想的功能水平。这个方法比行为治疗更进一步,因为它考虑了患者的发展需要。
倾向性模型 编辑
倾向性模型的观点是需要有人主动地在患者与环境之间作出调和。倾向性活动是由一个倡导者进行(一般是家庭成员、朋友或个案管理者),并且分为三个基本分类:
- 倡导者须向患者身处的环境指出及解释胎儿酒精综合左及其障碍。
- 倡导者代表患者引起改变或适应。
- 倡导者协助患者建立及达至可达到的目标。
倾向性模型是建议的治疗方法,尤其当患者在学校建立标准个别化教育计划时。[48]
对于发展架构的认识可以帮助倾向性模型,而为了患者的实习,系统上就需要有介入,如在学校、社工等。几个胎儿酒精综合症的机构亦在社区实务上使用倾向性模型。[50][51]
神经行为方法 编辑
神经行为方法集中在行为及认知过程背后的神经学。[46]它是一个综合的方法去承认及鼓励多模型的治疗。神经行为方法是将单一的治疗方法转为一套互相呼应的方法,以处理胎儿酒精综合症问题的复杂性。
神经行为方法的特征是基于患者的中央神经系统损坏及特别需要而尝试从不同的方向来进行治疗,而非只单一进行没有成果的行为治疗。[52]这个方法鼓励更多建基于兴趣及长处的治疗,透过成功鼓励及发展患者的正面结果。[46]
公众健康及政策 编辑
在公共卫生及公共政策层面上可以鼓励胎儿酒精综合症的预防及运用公共资源来协助患者。它与倾向性模型有关,但是在一个系统层面上作出鼓励。
预防 编辑
酒精是致畸胎物,唯一肯定可以防止胎儿酒精综合症的方法是在妊娠期间避免喝酒。有些研究指小量的酒精并不会对胎儿造成风险,当然完全不摄入酒精能保证绝对安全。[53][54][55][56][57][58][59][60]美国医疗总监于1981年及2005年建议妇女在怀孕期间戒酒,避免在怀孕初期造成破坏。[10]美国于1988年后亦有法例规定酒精性饮料的器皿上须有警告标语。
参考 编辑
- ^ 1.0 1.1 1.2 1.3 1.4 1.5 Facts about FASDs. April 16, 2015 [10 June 2015]. (原始内容存档于2021-05-04).
- ^ 2.0 2.1 2.2 2.3 2.4 2.5 2.6 Chudley A, Conry J, Cook J; et al. Fetal alcohol spectrum disorder: Canadian guidelines for diagnosis. CMAJ. 2005, 172 (5 Suppl): S1–S21 [2007-04-23]. PMID 15738468. (原始内容存档于2011-06-10).
- ^ Coriale, G; Fiorentino, D; Di Lauro, F; Marchitelli, R; Scalese, B; Fiore, M; Maviglia, M; Ceccanti, M. Fetal Alcohol Spectrum Disorder (FASD): neurobehavioral profile, indications for diagnosis and treatment.. Rivista di psichiatria. 2013, 48 (5): 359–69. PMID 24326748. doi:10.1708/1356.15062.
- ^ 4.0 4.1 4.2 Riley, EP; Infante, MA; Warren, KR. Fetal alcohol spectrum disorders: an overview.. Neuropsychology review. June 2011, 21 (2): 73–80. PMID 21499711. doi:10.1007/s11065-011-9166-x.
- ^ 5.0 5.1 5.2 Fetal Alcohol Exposure. April 2015 [10 June 2015]. (原始内容存档于2015-06-10).
- ^ 6.0 6.1 McHugh, RK; Wigderson, S; Greenfield, SF. Epidemiology of substance use in reproductive-age women.. Obstetrics and gynecology clinics of North America. June 2014, 41 (2): 177–89. PMID 24845483. doi:10.1016/j.ogc.2014.02.001.
- ^ Williams, J. F.; Smith, V. C. Fetal Alcohol Spectrum Disorders. Pediatrics. 19 October 2015, 136 (5): e1395–e1406. doi:10.1542/peds.2015-3113.
- ^ Fetal Alcohol Spectrum Disorder: Management and Policy Perspectives of FASD. John Wiley & Sons. 2011: 73–75 [2016-06-18]. ISBN 9783527632565. (原始内容存档于2019-06-05).
- ^ Alcohol Use in Pregnancy. April 17, 2014 [10 June 2015]. (原始内容存档于2021-04-16).
- ^ 10.0 10.1 Vice Admiral Richard H. Carmona. A 2005 Message to Women from the U.S. Surgeon General (PDF). 2005 [12 June 2015]. (原始内容 (PDF)存档于2021-04-11).
- ^ 11.00 11.01 11.02 11.03 11.04 11.05 11.06 11.07 11.08 11.09 11.10 11.11 11.12 11.13 Committee to Study Fetal Alcohol Syndrome, Division of Biobehavioral Sciences and Mental Disorders, Institute of Medicine. Fetal alcohol syndrome : diagnosis, epidemiology, prevention, and treatment. Washington, D.C.: National Academy Press. 1995 [2016-06-18]. ISBN 0-309-05292-0. (原始内容存档于2016-03-11).
- ^ Australian Government National Health and Medical Research Council. [4 November 2012]. (原始内容存档于2012-11-05).
- ^ Roszel, EL. Central nervous system deficits in fetal alcohol spectrum disorder.. The Nurse practitioner. 13 April 2015, 40 (4): 24–33. PMID 25774812. doi:10.1097/01.npr.0000444650.10142.4f.
- ^ 14.0 14.1 Data & Statistics Prevalence of FASDs. Center for Disease Control and Prevention. April 16, 2015 [10 June 2015]. (原始内容存档于2021-05-07).
- ^ 15.0 15.1 Jones, K.L., & Smith, D.W. (1973). Recognition of the fetal alcohol syndrome in early infancy. Lancet, 2, 999–1001. PMID 4127281
- ^ Abel, E.L. (1999). Was the Fetal Alcohol Syndrome recognized by the Greeks and Romans? Alcohol and Alcoholism, 34(6), 868-872. PMID 10659722
- ^ Sullivan, W.C. (1899). A note on the influence of maternal inebriety on the offspring. Journal of Mental Science, 45, 489-503.
- ^ Goddard, H.H. (1912). The Kallikak Family: A Study in the Heredity of Feeble-Mindedness. New York: Macmillan.
- ^ Karp, R.J., Qazi, Q.H., Moller, K.A., Angelo, W.A., & Davis, J.M. (1995). Fetal alcohol syndrome at the turn of the century: An unexpected explanation of the Kallikak family. Archives of Pediatrics and Adolescent Medicine, 149(1), 45-48. PMID 7827659
- ^ Haggard, H.W., & Jellinek, E.M. (1942). Alcohol Explored. New York: Doubleday.
- ^ 21.0 21.1 Jones, K.L., Smith, D.W, Ulleland, C.N., Streissguth, A.P. (1973). Pattern of malformation in offspring of chronic alcoholic mothers. Lancet, 1, 1267-1271. PMID 4126070
- ^ Streissguth, A.P. (2002). In A. Streissguth, & J. Kanter (Eds.), The Challenge in Fetal Alcohol Syndrome: Overcoming Secondary Disabilities. Seattle: University of WA Press. ISBN 978-0-295-97650-1.
- ^ 23.0 23.1 Olegard, R., Sabel, K.G., Aronsson, M. Sandin, B., Johannsson, P.R., Carlsson, C., Kyllerman, M., Iversen, K. & Hrbek, A. (1979). Effects on the child of alcohol abuse during pregnancy. Acta Paediatrica Scandinavica, 275, 112-121. PMID 291283
- ^ 24.0 24.1 24.2 24.3 Clarren, S.K. (2005). A thirty year journey from tragedy to hope. Foreword to Buxton, B. (2005). Damaged Angels: An Adoptive Mother Discovers the Tragic Toll of Alcohol in Pregnancy. New York: Carroll & Graf. ISBN 978-0-7867-1550-3.
- ^ Clarren, S.K., & Smith, D.W. (1978). Fetal alcohol syndrome. New England Journal of Medicine, 298, 1063-1067. PMID 347295
- ^ 26.00 26.01 26.02 26.03 26.04 26.05 26.06 26.07 26.08 26.09 26.10 26.11 Astley, S.J. Diagnostic Guide for Fetal Alcohol Spectrum Disorders: The 4-Digit Diagnostic Code. Seattle: University of Washington. 2004 [2007-04-23]. (原始内容存档于2006-12-16).
- ^ 27.00 27.01 27.02 27.03 27.04 27.05 27.06 27.07 27.08 27.09 27.10 27.11 CDC. Fetal Alcohol Syndrome: Guidelines for Referral and Diagnosis (PDF). July 2004 [2007-04-11]. (原始内容 (PDF)存档于2007-06-19).
- ^ 28.0 28.1 28.2 National Center for Growth Statistics. Clinical growth charts. [2007-04-10]. (原始内容存档于2021-04-15).
- ^ 29.0 29.1 FAS Diagnostic and Prevention Network. FAS facial features. University of Washington. [2007-04-10]. (原始内容存档于2019-09-14).
- ^ Jones K, Smith D. The fetal alcohol syndrome. Teratology. 1975, 12 (1): 1–10. PMID 1162620.
- ^ Renwick J, Asker R. Ethanol-sensitive times for the human conceptus. Early Hum Dev. 1983, 8 (2): 99–111. PMID 6884260.
- ^ Astley SJ, Clarren SK (1996). "A case definition and photographic screening tool for the facial phenotype of fetal alcohol syndrome". Journal of Pediatrics, 129(1), 33-41. PMID 8757560
- ^ Astley SJ, Stachowiak J, Clarren SK, Clausen C. (2002). "Application of the fetal alcohol syndrome facial photographic screening tool in a foster care population". Journal of Pediatrics, 141(5), 712-717. PMID 12410204
- ^ FAS Diagnostic and Prevention Network. Lip-philtrum guides. University of Washington. [2007-04-10]. (原始内容存档于2019-09-11).
- ^ Astley, Susan. Backside of Lip-Philtrum Guides (2004) (PDF). (页面存档备份,存于互联网档案馆) University of Washington, Fetal Alcohol Syndrome Diagnostic and Prevention Network.
- ^ West, J.R. (Ed.) (1986). Alcohol and Brain Development. New York: Oxford University Press.
- ^ Clarren S, Alvord E, Sumi S, Streissguth A, Smith D. Brain malformations related to prenatal exposure to ethanol. J Pediatr. 1978, 92 (1): 64–7. PMID 619080.
- ^ Coles C, Brown R, Smith I, Platzman K, Erickson S, Falek A. Effects of prenatal alcohol exposure at school age. I. Physical and cognitive development. Neurotoxicol Teratol: 357–67. PMID 1921915.
- ^ 39.0 39.1 Mattson, S.N., & Riley, E.P. (2002). "Neurobehavioral and Neuroanatomical Effects of Heavy Prenatal Exposure to Alcohol," in Streissguth and Kantor. (2002). p. 10.
- ^ U.S. Department of Health and Human Services. (2000). National Institute on Alcohol Abuse and Alcoholism. Tenth special report to the U.S> Congress on alcohol and health: Highlights frfom current research. Washington, DC: The Institute.
- ^ Strömland K, Pinazo-Durán M. Ophthalmic involvement in the fetal alcohol syndrome: clinical and animal model studies. Alcohol Alcohol: 2–8. PMID 11825849.
- ^ 42.0 42.1 Malbin, D. (1993). Fetal Alcohol Syndrome, Fetal Alcohol Effects: Strategies for Professionals. Center City, MN: Hazelden. ISBN 978-0-89486-951-8
- ^ Abel EL, Jacobson S, Sherwin BT (1983). "In utero alcohol exposure: Functional and structural brain damage". Neurobehavioral Toxicology and Teratology, 5, 363-366. PMID 6877477
- ^ Meyer L, Kotch L, Riley E. Neonatal ethanol exposure: functional alterations associated with cerebellar growth retardation. Neurotoxicol Teratol: 15–22. PMID 2314357.
- ^ Zimmerberg B, Mickus LA (1990). "Sex differences in corpus callosum: Influence of prenatal alcohol exposure and maternal undernutrition". Brain Research, 537, 115-122. PMID 2085766
- ^ 46.0 46.1 46.2 46.3 46.4 46.5 46.6 Malbin, D. (2002). Fetal Alcohol Spectrum Disorders: Trying Differently Rather Than Harder. Portland, OR: FASCETS, Inc. ISBN 978-0-9729532-0-7.
- ^ 47.0 47.1 47.2 47.3 McCreight, B. (1997). Recognizing and Managing Children with Fetal Alcohol Syndrome/Fetal Alcohol Effects: A Guidebook. Washington, DC: CWLA. ISBN 978-0-87868-607-0.
- ^ 48.0 48.1 Buxton, B. (2005). Damaged Angels: An Adoptive Mother Discovers the Tragic Toll of Alcohol in Pregnancy. New York: Carroll & Graf. ISBN 978-0-7867-1550-3.
- ^ Kohn, A. (1999). Punished by Rewards: The Trouble with Gold Stars, Incentive Plans, A's, Praise, and Other Bribes. Boston: Houghton Mifflin. ISBN 978-0-618-00181-1.
- ^ National Organization on Fetal Alcohol Syndrome. [2007-04-11]. (原始内容存档于2007-04-05).
- ^ Minnesota Organization on Fetal Alcohol Syndrome. [2007-04-11]. (原始内容存档于2007-04-05).
- ^ Fetal Alcohol Syndrome Consultation, Education and Training Services, Inc. Understanding FASD (Fetal Alcohol Spectrum Disorders). [2007-04-11]. (原始内容存档于2007-04-04).
- ^ Abel E. (1996). "'Moderate' drinking during pregnancy: cause for concern?" Clinica Chimica Acta, 246, 149-154. PMID 8814963
- ^ Day NL (1992). "The effects of prenatal exposure to alcohol." Alcohol Health and Research World, 16(2), 328-244.
- ^ Florey CD, et al. (1992). "A European concerted action: maternal alcohol consumption and its relation to the outcome of pregnancy and development at 18 months." International Journal of Epidemiology, 21 (Supplement #1). PMID 1399218
- ^ Forrest F, Florey CD (1991). "Reported social alcohol consumption during pregnancy and infants' development at 18 months". British Medical Journal, 303, 22-26. PMID 1859950
- ^ Goodlett CR, Peterson SD (1995). "Sex differences in vulnerability to developmental spatial learning deficits induced by limited binge alcohol exposure in neonatal rats". Neurobiological Learning and Memory, 64(3), 265-275. PMID 8564380
- ^ Polygenis D, et al. (1988). "Moderate alcohol consumption during pregnancy and the incidence of fetal malformations: a meta-analysis". Neurotoxicol Teralol., 20, 61-67. PMID 9511170
- ^ Streissguth AP, et al. (1994). "Prenatal alcohol and offspring development: the first fourteen years". Drug and Alcohol Dependence, 36(2), 89-99. PMID 7851285
- ^ Wilkie, S. (1997). Global overview of drinking recommendations and guidelines, AIM Digest (Supplement), June 1997, 2-4.
其他资料 编辑
- Astley S. Fetal alcohol syndrome prevention in Washington State: evidence of success. Paediatric and Perintal Epidemiology. 2004, 18 (5): 344–51. PMID 15367321.
- Astley S, Clarren S. Measuring the facial phenotype of individuals with prenatal alcohol exposure: correlations with brain dysfunction. Alcohol and Alcoholism. 2001, 36 (2): 147–59. PMID 11259212.
- Clarren S. Central nervous system malformations in two offspring of alcoholic women. Birth Defects Orig Artic Ser. 1977, 13 (3D): 151–3. PMID 922133.
- Grant T, Ernst C, Streissguth A. An intervention with high-risk mothers who abuse alcohol and drugs: the Seattle Advocacy Model. American Journal of Public Health. 1996, 86 (12): 1816–7. PMID 9003147.
- Mattson, S.N., & Riley, E.P. (2002). Neurobehavioral and Neuroanatomical Effects of Heavy Prenatal Exposure to Alcohol, in Streissguth, A.P., & Kanter, J. (Eds.) The Challenge in Fetal Alcohol Syndrome: Overcoming Secondary Disabilities. First published in 1997. ISBN 978-0-295-97650-1
- Olegård R, Sabel K, Aronsson M, Sandin B, Johansson P, Carlsson C, Kyllerman M, Iversen K, Hrbek A. Effects on the child of alcohol abuse during pregnancy. Retrospective and prospective studies. Acta Paediatrica Scandinavica Suppl. 1979, 275: 112–21. PMID 291283.
- Ratey, J.J. (2001). A User's Guide to the Brain: Perception, Attention, and the Four Theaters of the Brain. New York: Vintage Books. ISBN 978-0-375-70107-8.
- Ulleland CN, Wennberg RP, Igo RP, Smith NJ (1970). "The offspring of alcoholic mothers". Abstract. American Pediatric Society for Pediatric Research.
外部链接 编辑
- Congressional Caucus on Fetal Alcohol Spectrum Disorders
- Fetal Alcohol Syndrome Diagnostic & Prevention Network (FAS DPN) (页面存档备份,存于互联网档案馆)
- CDC National Center on Birth Defects and Developmental Disabilities
- Foetal Alcohol Syndrome Aware UK
- Iceberg—a quarterly international educational newsletter on FASD
- Fetal Alcohol Syndrome prevention campaign in South Africa (页面存档备份,存于互联网档案馆)