1998—1999年馬來西亞立百病毒疫情
1998-1999年馬來西亞立百病毒疫情始於1998年9月,先後波及馬來西亞霹靂、森美蘭及雪蘭莪三個州屬,至1999年5月疫情宣告結束期間共計265人[註 2]感染立百病毒腦炎,並導致109人[註 3]病歿。[2]疫情初始,馬來西亞衛生部認爲這次事件涉及日本腦炎,在誤認病情起因的情況下未能有效防堵疫情擴散。而後,馬來亞大學醫學院醫學微生物學系一名病毒學博士在讀生成功鑒定是次疫情禍首,新發現的病毒被命名爲立百病毒(Nipah virus, NiV)。[2]
| 1998-1999年馬來西亞立百病毒疫情 | |
|---|---|
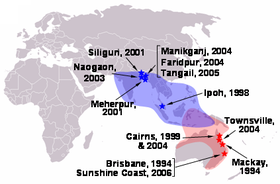 | |
 立百病毒在西馬地區爆發,首先波及霹靂怡保(藍色標誌),隨後擴散至森美蘭及雪蘭莪州數個地區(紅色標誌)。 | |
| 疾病 | 立百病毒感染 |
| 病毒株 | 立百病毒 |
| 指示病例 | 1998年9月[註 1] |
| 首次爆發地 | 霹靂怡保 |
| 資料統計 | |
| 確診個案 | 265[註 2] |
| 死亡個案 | 109[註 3] |
立百病毒作爲新興傳染病不僅奪取了當地民衆及牲畜的性命,亦給馬來西亞家畜飼養業、尤其家豬行業帶來重創。[3]馬來西亞雖爲立百病毒發源地,但疫情於1999年結束後再無通報確診病例,而孟加拉及印度此後仍不時爆發立百病毒疫情。[4][5]
事件背景
編輯在立百病毒瘟疫爆發之前,馬來西亞全國共有1885家生豬養殖場,共計飼養約240萬隻生豬,自給率達137%,並將豬肉出口至文萊等地。[6][7][8]生豬養殖場主要由當地華人經營,起初華人僅在家園周遭小規模飼養豬隻供己食用,1950年代之後養豬業開始商業化。養豬業由豬農一家世代承襲,通常由家裏的男丁全職打理,婦孺則不時到養豬場幫忙;規模較大的養豬場也聘請來自尼泊爾、緬甸、印尼等國的外籍勞工。[6][9]森美蘭州武吉不蘭律當時為全東南亞規模最大的養豬社區,人口一萬左右,飼養的生豬數量超過一百萬頭。[6][9]
瘟疫來襲
編輯1998年9月,霹靂州怡保市郊多家生豬養殖場員工患上高致命率的急性腦炎,而人類在發病前接觸的豬隻也曾有呼吸道疾病及腦炎在內的症狀[註 1]。[2]豬農在發現生豬不尋常死亡後向怡保獸醫研究院投報,病因被認作為經典豬瘟,而在人類也開始染病之後,日本腦炎因症狀相似且同樣能感染豬隻被誤認成是次瘟疫的罪魁禍首。[10]
疫情初始,28名染病病患中其中四人血清樣本對日本腦炎免疫球蛋白M呈陽性,此結果獲位於長崎大學的世界衛生組織熱帶病合作中心確認,且一部分病患血清經逆轉錄聚合酶鏈式反應後偵測到日本腦炎病毒核酸。[2]其中15名病患因治療無效過世,九人解剖後測得立百病毒。[2]
1999年3月初,約40%的病患「確認感染」日本腦炎。[10]對於爲何病人血清樣本會對日本腦炎病毒呈陽性反應,學者將原因歸咎於病人此前可能已無症狀感染日本腦炎,或血清樣本對其他包括登革熱病毒在內的黃病毒屬病毒產生交叉反應。[10]樣本在事後被移送至美國疾病控制與預防中心位於科林斯堡的實驗室復檢時,更有一大部分被驗出為假陽性。[10]
政府頒佈管制措施後有豬農將看似健康的豬隻賤價售往森美蘭、雪蘭莪、檳城、柔佛及馬六甲,[11]其中森美蘭州小甘蜜、雙溪立百新村及武吉不蘭律爆發疫情,釀成180人染疫、89人病亡。[2]隨後,有人再將染疫豬隻轉移至雪蘭莪州雪邦縣及雙溪毛糯,導致疫情進一步擴散。[2]新加坡方面,11名宰豬場員工因處理了從馬來西亞疫區進口的生豬而染病,其中一人過世。[2]
豬隻症狀
編輯豬隻感染立百病毒後症狀依歲數各有不同,用於交配的種公豬及種母豬病徵主要涉及神經系統,包括神性焦躁、類破傷風痙攣、癲癇及眼球震顫;而肉豬及小豬則會發燒,且還有呼吸道症狀如呼吸急促及無痰的犬吠樣咳嗽(barking cough),嚴重時甚至可能咳血。[11]豬隻在接觸病毒後染病率接近100%,潛伏期約爲7-14天,但一大部分可能為無症狀感染,病亡率趨近5%。[11]
病患症狀
編輯立百病毒主要影響病患的神經系統,病患尋求醫療協助時主要病徵包括發燒、頭痛、頭暈及嘔吐,從首次開始出現症狀惡化至最糟程度平均天數為6.9天。[12]約半數病人意識下降,這些病人多有腦幹功能障礙,出現包括玩偶眼反射(doll's eye reflex)異常、針尖樣瞳孔(pinpoint pupil,意即瞳孔縮小)、高血壓及心跳過速等症狀,均指向血管舒縮中樞可能受損。[12]過半數病人反射遲鈍或反射消失,三成病人出現局部肌陣攣(segmental myoclonus)。[12]
血液檢測方面,約三分之一病人血小板減少症,42%及33%病患天冬氨酸氨基轉移酶和丙氨酸轉氨酶指數各別升高。約四分之三病患的腦脊液樣本出現白血球及蛋白質數量攀高的現象,腦部磁共振成像則顯示腦內皮質下(subcortical)及白質出現廣泛的局竈性損傷(focal lesions),腦電圖也有異常。[12]
病患整體死亡率約40%,從症狀起始至病逝平均天數為10.3天,死因幾乎全爲立百病毒所引致的腦炎。[2][12]約15%染病者未能完全康復,留有認知缺陷及小腦功能障礙等後遺症。[12]少數病人在距初次病發逾一年後病症復發,病徵同樣多涉及神經系統。[13]
初期應對
編輯因事件初始日本腦炎遭誤認為疫情肇因,有關當局針對性地採取了包括噴霧滅蚊[註 4]及緊急從日本入口並為豬隻、豬農及養豬場附近居民注射日本腦炎疫苗在內的防控措施,唯病例不減反增,證明防疫措施並無奏效。[2]隨著死亡病例數字不斷攀升,全國民衆開始恐慌,當地養豬業幾近瓦解。[2]
此次疫情多數涉及與生豬接觸過的成人,但日本腦炎最常影響孩童,且因其傳播媒介為蚊子,幾乎不可能導致僅特定群體(如豬農)染病的情況。[13]當時有學者將此不尋常現象解釋爲新型日本腦炎。[10]研究學者也發現因信奉伊斯蘭教的緣故而不接觸生豬的馬來人幾乎無人遭殃。[14]有豬農在接種兩至三劑日本腦炎疫苗後獲告知可安全返回養殖場工作,但之後仍然患病,甚至因此病亡。[10]時任馬來亞大學醫療微生物學部門主任林世傑教授認爲這是因從鼠腦提取的滅活疫苗無效所致,並開始張羅從韓國引進新型減毒疫苗的工作。[10]
負責醫治染疫病患的大部分醫療工作者很早就相信病因非日本腦炎,且病逝者的解剖結果也與典型的日本腦炎病徵不近相似。[2]儘管驗屍結果及當地學者的科研發現都再在指向其他罪魁禍首,馬來西亞聯邦政府仍認定日本腦炎為唯一病因,導致疫情防控工作往錯誤方向開展,無法有效「對症下藥」。[2]
鑒定病因
編輯1999年3月初,馬來亞大學醫學微生物學系博士在讀生蔡求明醫生成功鑒定造成是次疫情的病原體,[15]並將此新病毒命名為立百病毒(Nipah virus, NiV),[14]皆因首次分離出毒株的樣本來自雙溪立百新村(馬來語:Kampung Sungai Nipah)。[16][2][17]然而,鑒定病毒的過程也並非一帆風順,乃因時任系主任林世傑教授堅信病原為日本腦炎,而他只能暗地裏進行病毒培養。[10]
多個病毒培養結果均顯示新型病毒導致融合細胞型細胞病變作用(syncytial type of cytopathic effect),這與典型的日本腦炎病毒大相徑庭,唯林教授認爲這只是樣本遭污染所致,並吩咐蔡醫生棄置樣本,蔡醫生不從。[10]3月7日,他將病人血清加至培養出的病毒樣本上,病人體內對抗新病毒時產生的抗體與病毒產生作用,免疫熒光測試結果為陽性。[10]已知能產生融合細胞型細胞病變作用的其他病毒包括麻疹病毒、腮腺炎病毒及單純皰疹病毒,抗體均無對新培養出的病毒產生反應。[10]3月9日,在一次與衛生部官員的會議上,新型病毒作爲此次瘟疫病原體的概念第一次被提出。[10]蔡醫生在時任馬來西亞衛生部長蔡銳明的協助下於24小時內取得美國簽證,親自將病毒樣本帶往美國疾病控制與預防中心實驗室,並使用電子顯微鏡證明了這是一種全新的副黏液病毒。[10]
病原體
編輯新發現的立百病毒與1994年在澳洲發現的亨德拉病毒(Hendra virus, HeV)被歸類在副黏液病毒科下的亨尼巴病毒屬(Henipavirus),「Henipavirus」為「Hendra」及「Nipah」的合成詞。[2]立百病毒呈球形或絲形,具有病毒包膜,直徑約40–1900奈米,為反義單鏈RNA病毒。[1]立百病毒擁有6至9個基因,基因組長度為18246至18252個核苷酸。[18]
立百病毒及亨德拉病毒有足夠相似的抗原表位,序列同源性高達80%,因此亨德拉病毒的抗原能與立百病毒抗體產生反應。[2][1]當時立百病毒甫被發現,仍未有針對其的酶聯免疫吸附測定,醫學界於是使用檢測亨德拉病毒的酶聯免疫吸附測定篩查和診斷立百病毒。[12]
傳播途徑
編輯病毒原生宿主為當地狐蝠屬屬下的馬來大狐蝠(Pteropus vampyrus)及小狐蝠(Pteropus hypomelanus),蝙蝠將病毒傳染至果實,而豬隻食用掉落至豬圈內的果實後染上病毒。[19][6][13][20]患病的生豬隨後經運輸散佈馬來西亞半島五個州屬,而病豬運至新地區後持續將病毒散播至毗鄰的生豬養殖場。學者認爲養殖場間的傳染途徑可能包括豬農共享種豬精液,及流竄於豬圈間的貓狗作爲中間宿主加速病毒傳播;而同個豬圈內的生豬則可能通過接觸包括尿液、口水、咽部及支氣管分泌物等在內的體液染上病毒。[11]
人類在接觸含病毒的生豬體液後染病;少數病人發病前並無與豬隻直接接觸,科學家推測病毒也可透過飛沫傳播。[12]此次疫情並無通報人傳人病例,唯之後在印度及孟加拉爆發的疫情中多有人類之間傳播的現象。[21]除蝙蝠與豬外,科學家發現狗、貓、馬等動物也可能染上立百病毒,其中一名病患便是在接觸病發的寵物狗後染病。[12][9][2]
有證據顯示氣候變遷及人類破壞催動了此次新興傳染病的發生。[2]印尼農民在1997年八至十月間如往年一樣以刀耕火種技術清理耕地,恰逢1997–1998年聖嬰-南方振盪現象,促成了東南亞有史以來最嚴重的霾害。[22]樹林內的果樹因霾害無法正常開花結果,再加上日益嚴重的森林砍伐現象,迫使原先棲息在森林內的果蝠外出覓食,並接觸了養豬場附近果園或豬圈內果樹的果實,成爲疫情的導火綫。[22]
管控措施
編輯在鑒定病原體後,有關當局展開封控工作,力圖控制這場緩速蔓延但破壞力極高的瘟疫。1999年5月27日最後一人因感染立百病毒病逝,此後當地再無傳出確診病例,疫情終於宣告結束。[2]鄰國新加坡在即刻禁止豬隻入口及關閉屠豬場後也成功控制疫情。[2]美國疾病控制與預防中心、澳洲聯邦科學與工業研究組織及新加坡中央醫院在新病毒被分離後亦給予關注,從病毒研究與疫情管控方面提供了協助。[2]
防疫宣導
編輯有關當局透過報紙、電臺及電視等媒介對養豬場員工進行宣導與健康教育,呼籲他們使用口罩、防護眼鏡、手套、醫用服裝及靴子等個人防具。[13]由於立百病毒屬副黏液病毒,市面上的清潔劑均能輕易將之殺死,人們受促在接觸染病動物後勤用肥皂洗手,同時多清洗動物籠子或作運輸動物用的交通工具。[13]
宰殺病豬
編輯病豬宰殺工作分兩個階段進行,為該國史上規模最大的牲畜屠宰行動。[13][23]第一階段採「全面撲殺」策略,1999年2月28日起至4月26日疫區內896家養豬場的901,228隻生豬全部被銷毀,並成功控制了森美蘭、霹靂及雪蘭莪州的瘟疫。[11][13]
4月21日,宰殺工作開始邁入第二階段,有關當局在馬來西亞半島所有生豬養殖場使用酶聯免疫吸附測定篩查生豬的染疫情況,每家養豬場需受檢兩次,中間至少間隔三個星期。[11]凡三隻或以上生豬測得陽性反應,則該養豬場及方圓500米內的養豬場豬隻全部銷毀。至7月20日共889家養豬場受檢,其中50家呈陽(約5.6%),宰殺了共計172,750隻生豬。[11][13]
治療方法
編輯由於市面上並沒有針對立百病毒的特效藥,對病患的治療手段主要為支持性治療。半數病人需機械通氣,癲癇病人獲靜脈注射苯妥英。[12]由於組織病理學報告發現病人多有血管炎引致的血栓,醫護人員於是經驗性配給了阿司匹林及配妥西菲林。[12]利巴韋林因其抗病毒效應在是次疫情中獲醫護人員採用[註 5]。[12]
是次疫情醫療照顧相關感染風險相當低,但之後在印度及孟加拉爆發的疫情則反之,學者將之歸功於馬來西亞衛生部門執行的嚴格防護措施。[2]
事後發展
編輯世界動物衛生組織在2001年宣告馬來西亞成功撲滅立百病毒。[6]儘管該地蝙蝠身上仍可測得立百病毒,唯1999年以來再沒有錄得人類及豬隻受立百病毒感染的病例。[6]現今仍有病患飽受後遺症之苦,由馬來亞大學醫學中心持續跟進治療。[23]
馬來西亞為根治瘟疫耗費了1.7億美元,疫情亦對該國造成了4.5億美元的經濟損失。[6]全國僅剩829家生豬養殖場得以持續運作,較災前暴跌1056家,生豬總量也驟降108萬隻至132萬隻。[6]2000年該國生豬自給率較疫前的137%跌至79%,轉瞬間成了豬肉進口國。[6][7]豬肉價格及需求量持續處於歷史低位,直至兩三年後才恢復至災前水平。[6]共36,000人因此失去生計,政府鼓勵他們轉行成爲生意人或進軍種植業。[6]
直到2010年代,武吉不蘭律地區為防止疫情復發而設的養豬禁令仍然生效,但有豬農在地方領袖的支持下已悄悄復業。[25]大部分豬農事後轉而從事油棕或尖不辣種植業。[26][7]2018年,雙溪立百歷史文化館-時光隧道在雙溪立百新村正式開幕,當年歷經病毒肆虐的倖存者講述的故事以紀錄片形式收錄在博物館內,以紀念當年浩劫。[26]
參見
編輯延伸閲讀
編輯- Yob, J. M.; Field, H.; Rashdi, A. M.; Morrissy, C.; van der Heide, B.; Rota, P.; bin Adzhar, A.; White, J.; Daniels, P.; Jamaluddin, A.; Ksiazek, T. Nipah virus infection in bats (order Chiroptera) in peninsular Malaysia. Emerging Infectious Diseases. 2001, 7 (3): 439–441. PMC 2631791 . PMID 11384522. doi:10.3201/eid0703.010312.
- Lam, S. K. Nipah virus--a potential agent of bioterrorism?. Department of Medical Microbiology, Faculty of Medicine, University of Malaya. 2003, 57 (1–2): 113–9. PMID 12615307. doi:10.1016/s0166-3542(02)00204-8 –透過National Center for Biotechnology Information.
- Hughes, James M.; Wilson, Mary E.; Luby, Stephen P.; Gurley, Emily S.; Hossain, M. Jahangir. Transmission of Human Infection with Nipah Virus. Clinical Infectious Diseases. 2009, 49 (11): 1743–1748. PMC 2784122 . PMID 19886791. doi:10.1086/647951 –透過Oxford Academic.
- Banerjee, Sayantan; Gupta, Nitin; Kodan, Parul; Mittal, Ankit; Ray, Yogiraj; Nischal, Neeraj; Soneja, Manish; Biswas, Ashutosh; Wig, Naveet. Nipah virus disease: A rare and intractable disease. Intractable and Rare Diseases Research. 2019, 8 (1): 1–8. PMC 6409114 . PMID 30881850. doi:10.5582/irdr.2018.01130 –透過National Center for Biotechnology Information.
- Mazzola, Laura T.; Kelly-Cirino, Cassandra. Diagnostics for Nipah virus: a zoonotic pathogen endemic to Southeast Asia. The BMJ. 2019, 4 (2): e001118. PMC 6361328 . PMID 30815286. doi:10.1136/bmjgh-2018-001118.
注釋
編輯參考資料
編輯- ^ 1.0 1.1 1.2 1.3 Skowron, K., Bauza-Kaszewska, J., Grudlewska-Buda, K., Wiktorczyk-Kapischke, N., Zacharski, M., Bernaciak, Z. and Gospodarek-Komkowska, E. Nipah Virus–Another Threat From the World of Zoonotic Viruses. Frontiers in Microbiology. 2022-01-25, 12 [2022-06-13]. PMID 35145498. doi:10.3389/fmicb.2021.811157. (原始內容存檔於2022-06-25).
- ^ 2.00 2.01 2.02 2.03 2.04 2.05 2.06 2.07 2.08 2.09 2.10 2.11 2.12 2.13 2.14 2.15 2.16 2.17 2.18 2.19 2.20 2.21 Looi, Lai-Meng; Chua, Kaw-Bing. Lessons from the Nipah virus outbreak in Malaysia (PDF). The Malaysian Journal of Pathology (Department of Pathology, University of Malaya and National Public Health Laboratory of the Ministry of Health, Malaysia). 2007, 29 (2): 63–67. (原始內容存檔 (PDF)於2019-08-30).
- ^ Manual on the Diagnosis of Nipah Virus Infection in Animals (PDF). RAP Publication (Food and Agriculture Organization). 2002: v [11/90]. (原始內容存檔 (PDF)於2019-08-30).
- ^ Ang, Brenda S. P.; Lim, Tchoyoson C. C.; Wang, Linfa. Nipah Virus Infection. Journal of Clinical Microbiology. 2018, 56 (6): e01875–17. PMC 5971524 . PMID 29643201. doi:10.1128/JCM.01875-17 –透過American Society for Microbiology.
- ^ Nipah virus. World Health Organization. 2018-05-30 [2019-08-30]. (原始內容存檔於2021-08-23).
- ^ 6.00 6.01 6.02 6.03 6.04 6.05 6.06 6.07 6.08 6.09 6.10 Suit-B Y, Hassan L, Krauss SE, Ooi PT, Ramanoon SZ, Yasmin AR, Epstein JH. Mental Model of Malaysian Pig Farmers in Implementing Disease Prevention and Control Practices. Frontiers in Veterinary Science. 2021-11-08, 2021 (8) [2022-06-11]. PMID 34820433. doi:10.3389/fvets.2021.695702. (原始內容存檔於2022-06-16).
- ^ 7.0 7.1 7.2 Yi, Chang. Bukit Pelandok revisited. The Borneo Post. 2018-05-27 [2019-08-31]. (原始內容存檔於2022-06-11).
- ^ Where does Malaysia export Pig Meat to? (1998). The Observatory of Economic Complexity (OEC). [2022-06-15]. (原始內容存檔於2022-06-17).
- ^ 9.0 9.1 9.2 Tan, K.S., Tan, C.T. and Goh, K.J. Epidemiological aspects of Nipah virus infection (PDF). Neurological Journal of South East Asia. 1999, 4 (1): 77-81 [2022-06-13]. (原始內容存檔 (PDF)於2021-11-22).
- ^ 10.00 10.01 10.02 10.03 10.04 10.05 10.06 10.07 10.08 10.09 10.10 10.11 10.12 10.13 Chua KB. The discovery of Nipah virus: A personal account. (PDF). Neurology Asia. 2004-01, 9: 59-63 [2022-06-12]. (原始內容存檔 (PDF)於2022-06-16).
- ^ 11.0 11.1 11.2 11.3 11.4 11.5 11.6 Nor M, Gan CH, Ong BL. Nipah virus infection of pigs in peninsular Malaysia. Revue Scientifique et Technique (International Office of Epizootics). 2000-04-01, 19 (1): 160-165 [2022-06-11]. PMID 11189713. doi:10.20506/rst.19.1.1202. (原始內容存檔於2022-06-20).
- ^ 12.00 12.01 12.02 12.03 12.04 12.05 12.06 12.07 12.08 12.09 12.10 12.11 Goh, K.J., Tan, C.T., Chew, N.K., Tan, P.S.K., Kamarulzaman, A., Sarji, S.A., Wong, K.T., Abdullah, B.J.J., Chua, K.B. and Lam, S.K. Clinical Features of Nipah Virus Encephalitis among Pig Farmers in Malaysia. New England Journal of Medicine. 2000-04-27, 2000 (342): 1229-1235 [2022-06-12]. PMID 10781618. doi:10.1056/NEJM200004273421701. (原始內容存檔於2022-06-16).
- ^ 13.0 13.1 13.2 13.3 13.4 13.5 13.6 13.7 Lam, Sai Kit; Chua, Kaw Bing. Nipah Virus Encephalitis Outbreak in Malaysia. Clinical Infectious Diseases. 2002, 34 (2): S48–S51. PMID 11938496. doi:10.1086/338818 –透過Oxford Academic.
- ^ 14.0 14.1 Doucleff, Michaeleen; Greenhalgh, Jane. A Taste For Pork Helped A Deadly Virus Jump To Humans. NPR. 2017-02-25 [2019-08-30]. (原始內容存檔於2022-06-21).
- ^ NURUL RIDUAN NOR ASHAHA. Ini hero selamatkan Malaysia daripada virus Nipah. Sinar Harian. 2020-02-01 [2022-06-12]. (原始內容存檔於2022-06-16).
- ^ Nipah Virus Infection (PDF). World Health Organization. (原始內容 (PDF)存檔於2019-08-30).
The virus is named after the Malaysian village where it was first discovered. This virus along with Hendra virus comprises a new genus designated Henipavirus in the subfamily Paramyxovirinae.
- ^ Nipah Virus (NiV). Centers for Disease Control and Prevention. 2014-03-20 [2019-08-30]. (原始內容存檔於2017-12-16).
- ^ Chakraborty, S., Deb, B., Barbhuiya, P.A. and Uddin, A. Analysis of codon usage patterns and influencing factors in Nipah virus. Virus Research. 2019-04-02, 263: 129-138 [2022-06-13]. PMID 30664908. doi:10.1016/j.virusres.2019.01.011. (原始內容存檔於2022-06-25).
- ^ Enserink, Martin. Malaysian Researchers Trace Nipah Virus Outbreak to Bats. Science. 2000, 289 (5479): 518–9. PMID 10939954. S2CID 3166643. doi:10.1126/science.289.5479.518 –透過American Association for the Advancement of Science.
- ^ Chua KB. Nipah virus outbreak in Malaysia.. Journal of Clinical Virology. 2003-04-01, 26 (3): 265-275 [2022-06-13]. PMID 12637075. doi:10.1016/S1386-6532(02)00268-8.
- ^ Nipah Virus (NiV): Transmission. CDC. Centers for Disease Control and Prevention. [2022-06-13]. (原始內容存檔於2019-06-15).
- ^ 22.0 22.1 Chua, K.B., Chua, B.H. and Wang, C.W. Anthropogenic deforestation, El Niiio and the emergence of Nipah virus in Malaysia (PDF). Malaysian Journal of Pathology. 2002, 24 (1): 15-21 [2022-06-14]. PMID 16329551. (原始內容存檔 (PDF)於2022-05-31).
- ^ 23.0 23.1 哎呀艇長. 哎呀艇长/立百病毒中的医生、兽医. 星洲日報. 2019-04-21 [2022-06-14]. (原始內容存檔於2022-06-17).
- ^ Balram Rathish; Kushal Vaishnani. Nipah Virus. NCBI. StatPearls. [2022-06-14]. (原始內容存檔於2021-09-08).
- ^ Singh, Sarban. 1998 ban on pig farming in Bukit Pelanduk still in force. The Star. 2014-07-03 [2019-08-31]. (原始內容存檔於2022-06-13).
- ^ 26.0 26.1 Yong, Yimie. Nipah virus outbreak memorialised in museum. The Star. 2018-04-14 [2019-08-31]. (原始內容存檔於2022-06-13).